كلاميديا
دكتر رضا ميرنژاد – باكتريولوژيست، استاديار دانشگاه
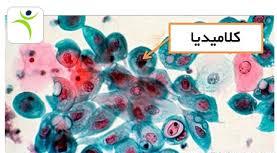
بسیاری از محققین مطمئن نبودند كه كلامیدیا را باید جزء كدام طبقهبندی قرار دهند. عدهای آنها را به دلیل اندازه كوچك و قرارگیری داخل سلولی باكتری، شبیه ویروسها یا موجودات شبه ویروس میدانستند. امروزه مشخص شده كه این باكتری گرم منفی است و در محل غیرمعمول یعنی داخل سلول قرار میگیرد. كلامیدیاها تمام قسمتهای یك باكتری را دارند، متابولیسم مخصوص خودشان را دارند، بدون پوشش نمیشوند و با تقسیم دوتایی تكثیر مییابند. البته با سایر باكتریها از نظر داشتن چرخه زندگی پیچیده و مشاهدهی دو شكل مرفولوژیكی متفاوت میباشند. سه گونه كلامیدیایی وجود دارد كه در انسان بیماریزا میباشند، كلامیدیا پنومونیه (Chlamidia pneumoniae)، كلامیدیا سیتاسی (C.psittaci) و كلامیدیا تراكوماتیس (C.trachomatis). بیماریهای مرتبط با هر كدام از كلامیدیاها در جدول زیر توضیح داده شده است.
جدول 1. كلاميدياهای كلينيكی مهم و بيماریهای مرتبط با آنها
| باكتری | بیماریهای مرتبط |
| كلامیدیا پنومونیه | پنومونی آتیپیك، برونشیت، فارنژیت و سینوزیت |
| كلامیدیا سیتاسی | پسیتاکوزیس |
| كلامیدیا تراكوماتیس:
سرووار A، B1، B2 و C سرووارD تا K سرووار ,L2, L1L3 |
تراخم
كونژنكیتویت انكلوزیونی، پنومونی نوزادان، اورتریت و سندرم رایتر لنفوگرانولوما ونروم بیماریهای حاصل از كلامیدیا تراكوماتیس |
امروزه براساس یك تخمین حدود 20 میلیون انسان كور بر اثر تراخم در سراسر جهان وجود دارد و شایعترین عامل كوری اكتسابی در دنیا، تراخم میباشد. تراخم یك بیماری رایج در فقرا است و در آسیا، خاورمیانه و جزایر پاسیفیك شایع میباشد. در این مناطق، اغلب كودكان حتی در 2 تا 3 ماهگی مبتلا میشوند و هر كودكی تا 7 سالگی حداقل یك بار به تراخم مبتلا میگردد.
كلامیدیا تراكوماتیس هم در مبتلایان به لنفوگرانولوم ونروم و هم در مبتلایان به اورتریت غیرگنوكوكی كه هر دو از دسته بیماریهای منتقله از روابط جنسی هستند، دیده میشود. لنفوگرانولوم ونروم بیماری كشورهای توسعه یافته است. در ایالات متحده آمریكا هر ساله 300 مورد خصوصاً در مردان سیاهپوست یا همجنسباز رخ میدهد. در جوامع غربی اورتریت غیرگنوكوكی، متداولترین بیماریهای منتقله از روابط جنسی است. كلامیدیا تراكوماتیس در 30تا50 درصد بیمارانی كه از این نوع اورتریت رنج میبرند، عامل بیماری تشخیص داده شده است. بعلاوه، 20 تا 30 درصد مبتلایان به سوزاك نیز متعاقباً به كلامیدیا تراكوماتیس مبتلا میشوند.
تشخیص آزمایشگاهی
در عفونت چشم یا اورتریت، تشخیص براساس اثبات وجود كلامیدیا تراكوماتیس در تراشههای مخاطی یا وجود آنتیبادی ضدكلامیدیا تراكوماتیس به روش ایمونوفلورسانس در اشك یا سرم میباشد. نمونههای دهانه رحم باید بعد از پاك كردن كامل مخاط برداشت شوند. ترشحات چركی مجاری ادرار و مایع منی نمونههای مناسبی برای تشخیص نمیباشند. ادرار صبحگاهی میتواند نمونه خوبی برای تشخیص كلامیدیا تراكوماتیس با روشهای مولكولی باشد.
نمونه مخاط آلوده باید با سواب داكرون یا نایلون برداشته شود، زیرا سواب پنبهای با دسته چوبی یا از جنس كلسیم آلژینات برای كلامیدیاها سمی میباشد. نمونههای برداشت شده از مخاط به چندین روش قابل انتقال هستند. باید توجه داشت كه نمونهها همواره باید در شرایط یخچالی حمل شوند.
آزمایش مستقیم
در آزمایشگاه بعد از تهیه اسمیر برروی لام شیشهای میتوان برای حضور آنتیژن كلامیدیا از تكنیك ایمونوفلورسانت مستقیم استفاده كرد. اسمیر را میتوان با روش گیمنز یا گیمسا رنگ كرد و به دنبال انكلوزیون بادی (به عنوان اجسام Halberstaedter- Prowazek معروف هستند) در آن گشت.
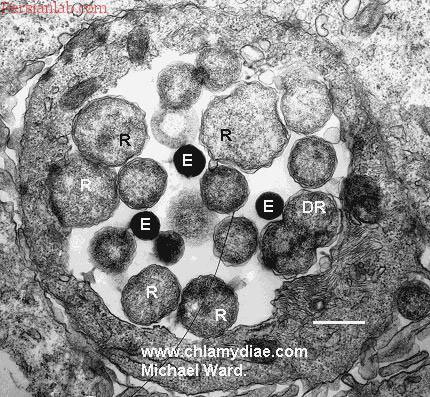
كشت
با اینكه كشت كلامیدیاها استاندارد طلائی تشخیص كلامیدیا میباشد، ولی بصورت معمول در آزمایشگاههای تشخیص طبی بیمارستانها صورت نمیگیرد، چرا که كشت كلامیدیا سیتاسی و بعضی سویههای كلامیدیا تراكوماتیس فقط با رعایت شرایط ویژهای امكانپذیر است، وگرنه بجز در شرایط رعایت شدید ایمنی خطرناك است و از طرفی این باكتری را باید بر روی تخممرغ یا كشت سلولی، كشت داد. كلامیدیا اغلب بر روی سلولهای مككوی (McCoy) كه به منظور جلوگیری از تكثیر بیشتر سلولهای منولایر اشعه داده شدهاند یا در مجاورت سیكلوهگزامید ((1µg/mL) قرار گرفتهاند، كشت داده میشوند. نمونههای مشكوك به كلامیدیا بر روی سلولهای منولایر برده میشوند و این فلاسكها 48 تا 72 ساعت انكوبه میگردند. تشخیص حضور كلامیدیا با ایمونوفلورسانس یا با رنگآمیزی گرانولها (كه حاوی گلیكوژن هستند) به كمك ید امكانپذیر است. لازم به ذكر است كه به دلیل اینكه روشهای كشت كلامیدیا تراكوماتیس استاندارد نشدهاند و تغییرات زیادی در نتیجه كشت آن میان آزمایشگاههای مختلف وجود دارد و به خاطر اینكه در اغلب آزمایشگاههای كلینیكی امكان كشت سلول وجود ندارد، لذا امروزه كمتر از این روش برای شناسائی كلامیدیا تراكوماتیس استفاده میگردد. هرچند كه اگر بخواهیم عفونتهای ناشی از این ارگانیسم را از سایر بیماریها (نظیر Criminal trials) افتراق دهیم، عفونت بایستی توسط كشت سلولی تأیید شود.
روشهای تشخیصی غیر از كشت
این روشها بدلیل اینكه برای انجام آنها نیاز به نمونه زنده نیست و مشكلات نمونهبرداری و حمل و نقل نمونهها را كه در رابطه با كشت بافتی ندارند، با استقبال محققان مواجه شدند. این تستها شامل روشهای غیر مولكولی {مانند تستهای آنتیبادی منوكلونال كونژوگه شده با ماده فلورسانس (DAF)، آنزیم ایمنواسی (EIA) و كمی لومینسانس} و روشهای مولكولی ( مانند PCR، LCR، RT-PCR و غیره) هستند.
نكات مهم:
– یكی از راههای تشخیص لنفوگرانولوما ونروم، جستجوی آنتیبادی ضد سرووارهای L1، L2 و L3 كلامیدیا تراكوماتیس توسط كشت، فیکساسیون کمپلمان یا میكروایمونوفلورسانس تست میباشد.
– درنوزادان مبتلا به پنومونی، كلامیدیادر خون یافت نمیشود، معمولاً ائوزینوفیلی و تیتر بالای آنتیبادی نسبت به كلامیدیا تراكوماتیس وجود دارد.
كلامیدیا سیتاسی
كلامیدیا سیتاسی عامل پسیتاکوزیس یا تب طولی یا اورنیتوزیس است. پسیتاکوزیس از 1929 و 1930 مورد توجه عموم قرار گرفت. در آن هنگام بیش از 750 نفر در 12 كشور دچار پنومونی مرگباری شدند كه بیماری با محموله طوطیهای بیمار از آمریكای جنوبی آورده شده بود. بیماری را به دلیل طوطیها، پسیتاکوزیس نامیدهاند. بعضی از متخصصین نام اورنیتوزیس را برای این بیماری ترجیح میدهند زیرا بیماری از بوقلمون، اردك، طوطی دم دراز و پرندگان كوچك مختلفی نیز قابل انتقال است.
بیماران آلوده به كلامیدیا سیتاسی از راه تنفس هوای آلوده به مدفوع پرندگان بیمار به بیماری مبتلا میشوند. در بسیاری از موارد، فرد بیمار دارای طوطیی میباشد كه بیحال بوده، سرفه میكند و اسهال دارد. وقتی پرنده بال میزند، مدفوع خشك درون قفس به هوا بلند شده و قابل استنشاق میگردد. بیمار 1 تا 3 هفته بعد، دچار تب، سرفه خشك، گلودرد، درد در بدن و درد پیشانی میشود. درحالی كه بعضی بیماران پنومونی خفیف یا پنومونایتیس نشان میدهند، سایرین واقعاً بدحال شده و دچار استفراغ، سیانوز و علائم سیستم اعصاب مركزی مثل انسفالیت، هذیان و كوما میشوند. حدود 5 تا 20 درصد بیمارانی كه درمان نشوند، میمیرند.
تأیید آزمایشگاهی كلامیدیا سیتاسی براساس اثبات وجود ماكروفاژهای دارای انكلوزیون بادی درخلط با آنتیبادیهای ضدكلامیدیاست. باكتری را میتوان از خلط و خون كشت داد، اما كشت فقط وقتی صورت میگیرد كه شرایط ایمنی مناسب كشت فراهم باشد. میتوان در نمونهها با استفاده از آنتیسرم برعلیه لیپو پلیساكارید برای تشخیص این باكتری استفاده كرد. همچنین میتوان از روش مولكولی PCR برای شناسائی مستقیم كلامیدیا سیتاسی در نمونه یا بعد از كشت استفاده كرد.
كلامیدیا پنومونیه
كلامیدیا پنومونیه اولین بار در اوایل دهه 1980 كشف شد. باكتری ابتدا از یك كودك تایوانی جدا شد و چون كد آزمایشگاهی اولین سویه TW-183 و AR-39بود، آن را عامل TWAR نامیدند. این كلمه بزودی معادل اصطلاح عامل حاد تنفسی تایوانی شد، زیرا باكتری بسیار با عفونت مجاری تنفسی انسانی ارتباط داشت. در سال 1989، عامل TWAR را كلامیدیا پنومونیه نامیدند.
محققین معتقدند كه فقط انسان با كلامیدیا پنومونیه آلوده میشود و مخزن حیوانی وجود ندارد. اگرچه باكتری با قطرات تنفسی از فردی به فرد دیگر منتقل میشود، اما به راحتی قابل انتشار نیستند. خانواده بیمار ندرتاً عفونی میشوند و انتقال بیمارستانی هم گزارش نشده است. اخیراً واكنش PCR و مطالعات ایمونوفلورسانس نشان داده كه كلامیدیا پنومونیه در بیشتر مبتلایان به آترواسكلروزیس عروق كرونر وجود دارد، اما ندرتاً در عروق غیراسكلروزان دیده میشود. بنابراین ارتباطی بین حضور كلامیدیا پنومونیه و آترواسكروزیس به نظر میرسد.
این باكتری عامل معمول عفونتهای دستگاه تنفسی فوقانی و تحتانی بالغین در تمام كشورهاست. در كشورهای صنعتی بیماری زیر 5 سال نادر است، اما بالغین معمولاً همگی در طی زندگی خود آلوده شدهاند و عفونت مجدد نیز داشتهاند. بیماری در افراد مسن و كسانی كه بیماری ریوی دارند نظیر COPD شدیدتر است.
كلامیدیا پنومونیه اغلب در جوانان با بیماریهای خفیفتر دستگاه تنفسی فوقانی مرتبط است، اما حدوداً در 70 درصد از افراد بالای 60 سال سبب پنومونی میگردد. در مقابل مایكوپلاسما پنومونیه بیشترین عامل پنومونی و تراكئوبرونشیت در بچهها و نوجوانان است. سالانه در ایالات متحده آمریكا كلامیدیا پنومونیه عامل 200،000 تا 300،000 مورد پنومونی (یا 6 تا 12 درصد از تمام موارد پنومونی) میباشد، در صورتی كه مایكوپلاسما پنومونیه عامل 250،000 تا 500،000 مورد میباشد.
تشخیص آزمایشگاهی
بهترین راه تشخیص پنومونی حاصل از كلامیدیا پنومونیه، كشت است. البته كشت بسیاری از بیماران منفی است، زیرا باكتری بسیار سخت جدا میشود و ممكن است امكانات كشت فراهم نباشد. بنابراین یكی از راههای اثبات آزمایشگاهی آن، بررسی حضور آنتیبادی بر علیه كلامیدیا در بیماران است.
در صورتی كه امكان بررسی نمونهها در آزمایشگاه وجود ندارد، بایستی نمونه را در 70- درجه سلسیوس فریز كرد. در صورت امكان كشت، نمونههای كلینیكی باید روی سلولهای HL، HeLa 229 با دكستران، HEp-2و NCI-H 292كشت داده شوند. این كشت بعد از 72 ساعت انكوباسیون با استفاده از تكنیك ایمنوفلورسانس مستقیم مورد بررسی قرار میگیرد. لازم بذكر است همانند انكلوزیون بادیهای كلامیدیا سیتاسی، در كلامیدیا پنومونیه نیز گلیكوژن وجود ندارد و بنابراین توسط ید رنگ نمیشوند.
بیشترین تست آنتیبادی كه در دسترس است، تست فیكساسیون كمپلمان است كه كلامیدیا پنومونیه را تشخیص میدهد. این تست آنتیژن اختصاصی جنس را تشخیص میدهد، اما جنسها را از هم افتراق نمیدهد. تشخیص كلامیدیا پنومونیه براساس وجود پنومونی، تست مثبت فیكساسیون كمپلمان و تاریخچة عدم وجود پسیتاکوزیس صورت میگیرد. تست میكروایمونوفلورسانس(MIF) نیز برای نشان دادن IgG یا IgM ضد كلامیدیا پنومونیه استفاده میشود. این تست رفرانس اختصاصی و حساس است، اما فقط در آزمایشگاههای رفرانس قابل انجام است.
نتیجه ی تست آنتیبادی در بیمارانی كه برای اولین بار بیمار شدهاند با كسانی كه عفونت مجدد كلامیدیا پنومونیه دارند، فرق میكند. در اولین ابتلا، آنتیبادی قابل نمایش با فیكساسیون كمپلمان و IgM قابل نمایش با MIF در عرض 2 تا 4 هفته ظاهر میشوند و IgGقابل نمایش با MIF در هفته 6 تا 8 ظاهر میشود. در بیماران با عفونت مجدد ممكن است آنتیبادی فیكساسیون كمپلمان یا IgM نداشته باشند یا تیترشان خیلی پایین باشد، اما IgG سریعاً به بالاترین تیتر خود میرسد. بنابراین باید در چندین نویت نمونههای سرم از بیمار گرفته شود. اولین نمونه هر چه سریعتر بعد از تشخیص بالینی، دومی3 تا 4 هفته بعد و سومی 3 تا 4 هفته بعد از دومین نمونه گرفته میشود.
عموماً افزایش 4 برابری یا بیشتر در تیتر آنتیبادی حضور عفونت فعال كلامیدیا پنومونیه را تأیید میكند. البته فقط افزایش تیتر آنتیبادی حضور عفونت كلامیدیا پنومونیه را تأیید نمیكند، زیرا تیتر بالا رونده آنتیبادی IgG ممكن است سالها باقی بماند. آنتیبادیهای IgM و فیكساسیون كمپلمان 2 تا 6 ماه بعد از بهبودی ناپدید میشوند. لازم بذكر است كه روشهای مولكولی به خصوص PCR در شناسائی كلامیدیا پنومونیه به علت نبود استانداردهای لازم خیلی رایج نمیباشند.
