ريكتزيا و كوكسيلاها
اعضاي جنس ريكتزيا و كوكسيلا، باكتريهاي داخل سلولي اجباري هستند كه با كلاميديا و ارليشيا داراي تفاوتهاي زير ميباشند: ريكتزياها (1) درون سيتوپلاسم سلول هدفش تكثير مييابد نه درون واكوئل فاگوسيتيك ميزبان؛ (2) چرخة زندگي پيچيده ندارند و (3) توسط ناقلين بندپا قابل انتقال است. كوكسيلاها بيشتر شبيه كلاميديا و ارليشيا هستند زيرا چرخة زندگي پيچيدهاي دارند كه غالباً درون واكوئلهاي ميزبان كامل ميشود.
براساس معيارهاي كلينيكي، ايمونولوژيكي و ژنتيكي ريكتزياها را ميتوان به 4 گروه تقسيم كرد: ريكتزياي تيفوسي، ريكتزياي تب دانهدار، ريكتزياي تيفوس اسكرابي و كوكسيلا. در جدول زير اطلاعات مهمترين اعضاي اين گروهها ارائه شده است.
جدول1: طبقهبندي و خصوصيات اصليترين ريكتزياهاي بيماريزا
|
گروههاي ريكتزيايي |
بيماري |
محل توزيع |
ناقل |
مخزن |
|
تيفوس ريكتزيايي: |
||||
|
ريكتزيا پرووازكي |
تيفوس اپيدميك |
سراسر دنيا |
شپش بدن |
انسان و سنجابهای پرنده |
|
ريكتزيا تیفی |
تيفوس اندميك (تيفوس موشي) |
سراسر دنيا |
کک |
جوندگان |
|
تب دانهدار ريكتزيايي: |
||||
|
ريكتزيا آگاري |
آبله ريكتزيايي |
سراسر دنيا |
مايت |
موش |
|
ريكتزيا استراليس |
تيفوس كنهاي استراليايي (تيفوس كنهاي كوئليزلند) |
استراليا |
كنه |
جوندگان و جانوران كيسهدار |
|
ريكتزيا يا كونوري |
تب تکمهای |
مديترانه، هند، ایالات متحده آمریکا |
كنه |
جوندگان و سگ |
|
ريكتزيا ريكتزيه |
تب دانهدار كوههاي راكي |
ایالات متحده آمریکا |
كنه |
جوندگان |
|
ريكتزيا سيبريكا |
تيفوس كنهاي آمريكاي شمالي (تيفوس كنهاي سیبري) |
سيبري، مغولستان و چين |
كنه |
جوندگان |
|
تيفوس اسكرابی(بوته زار) ريكتزيايي: |
||||
|
ريكتزيا تسوسوگاموشي |
تيفوس اسكراپی |
آسيا و استراليا |
مايت |
بيشتر حيوانات |
|
كوكسيلا: |
||||
|
كوكسيلا بورنتي |
تبQ |
سراسردنيا |
كوكسيلاهای آئروسل شده، گوشت، شير و كنه |
بيشترحيوانات |
گونههاي ريكتزيا از خيلي جهات باكتريهاي گرم منفي هستند، ولي فقط درون سلولهاي يوكاريوتيك تكثير مييابند. این باكتريها، باسيلي با عرض 3/0 تا 6/0 ميكرومتر در 8/0 تا 2 ميكرومتر طول میباشند و داراي چرخه استاندارد ساير باكتريها بوده و به واسطه تقسيم دوتايي تكثير مييابند. مانند ساير باكتريهاي گرم منفي آنها داراي ديوارة سلولي پپتيدوگليكاني و غشائ خارجي كه داراي ليپوپليساكاريد ميباشد، هستند.
احتمالاً مهمترين خصوصيات ريكتزياها فعاليت هموليتيك آنهاست، كه به دليل فسفوليپاز A است كه سريعاً سلول ميزبان را تخريب ميكند. اين فعاليت سبب ايجاد اسيد آراشيدونيك و ليزوفسفاتيدها را مينمايد كه ميتوانند توسط سلول ميزبان به محصولات فعال فارماكولوژيكي نظير پروستاگلاندينها و لكوترينها تبديل شوند. به نظر میرسد فسفوليپاز A نقش مهمي در چرخة عفونت ريكتزياها و در پاتوژنز بيماريهاي ريكتزيايي بازي ميكند.
ريكتزياها به روش تقسيم دوتايي تكثير يافته و سيتوپلاسم سلول ميزبان را پر ميكنند. هم تيفوس اسكرابی و هم ريكتزياي تب دانهدار دنبالههاي اكتيني را تشكيل میدهند كه عامل هل دادن آنها از ميان سيتوپلاسم سلول ميزبان ميشوند و مشابه ليستريا و شيگلا به كمك اين رشتهها از بين سلولها مستقيماً عبور ميكنند.
بيماريهاي ناشي از ريكتزيا به صورت واسکولیت، تب و راش بروز ميكند. عفوني كردن اندوتليوم با ايجاد ندولهای عروقی كه با سلولهاي التهابي نظير PMN و ماكروفاژ، پر شده همراه است. با انتشار عفونت درون اندوتليوم، نفوذپذيري رگهاي خوني افزايش مييابد که نشت مايعات به بافت سبب ايجاد ادم در ناحيه و كاهش حجم خون ميشود. عفونت عروق كوچك پوست سبب تركيدن راشها ميگردد كه اين راشها را شبيه سرخك يا مننگوكوكسميا ميكند.
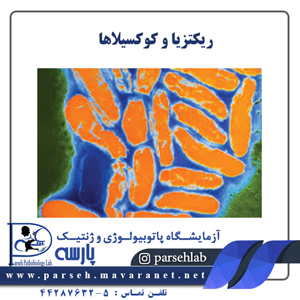
روشهاي تشخيص بيماريهاي حاصل از ريكتزيا
بيماريهاي حاصل از ريكتزياهاي تيفوسي و تيفوس اسكرابی و تب دانهدار،از دسته بيماريهاي اگزنتماتوس حاد منتقله توسط بندپایان هستند.
از بيماران بايد احتمال مواجهه با ناقلين ذكر شده در جدول 1 و ظهور راش بر روي بدنشان پرسش شود. راشهاي مربوط به ريكتزياي تيفوسي از تنه شروع شده و به انتهاها ادامه مييابد، اما راشهاي مربوط به ريكتزياي تب دانهدار از انتهاها شروع شده و به تنه میرسد. سابقة گزش يك كنه ممكن است عفونت تب دانهدار يك بيمار را تأييد كند. حتي اگر كنه زنده باشد ميتوان آن را به يك آزمايشگاه رفرانس فرستاد و آزمايش كرد كه آيا به ريكتزياي پاتوژن آلوده است يا نه. تراشههاي پوست، خون و سرم را نيز براي آزمايش، به آزمايشگاه اختصاصی و مناسب ميفرستند.
تلفن های ما: 5-44287632
تراشههاي پوست را براي واكنش با آنتي بادي ضد ريكتزيا كونژوگه با فلوئورسين آزمايش ميكنند. چون ريكتزيا باكتري داخل سلولي اجباري است، بر روي محيطهاي ميكروبي قابل كشت نيستند. در عوض، بايد بر روي محيطهاي كشت سلولي (نظير فيبروبلاست جنين جوجه، سلولهاي L929 و يا سلولهاي اندوتليال) يا درون كيسه زرده تخممرغ جنيندار كشت داده شود. اگر چه اين باكتريها گرم منفي هستند، اما ريكتزياها معمولاً با رنگ گرم رنگ نميگيرند، زيرا اين رنگ ديوارة باكتريهاي درون سلولي را رنگ نميكند. در عوض سلولهاي آلوده با ريكتزيا را با رنگ گيمسا يا گيمنز رنگ مينمايند. در رنگ آميزي گيمنز سلول ميزبان سبز آبي شده و ريكتزيا قرمز روشن ميشود.
در نمونه سرم دو نوع آنتيبادي جستجو ميشـــــود. تست آگلـــــوتيناسیــــــون كه ويل فليكس (Weil-Felix test) نام دارد و آنتيباديهاي ضد ريكتزيايي را تشخيص میدهد، سويههاي پروتئوسي را كه داراي آنتي ژن o خاصي ميباشند، آگلوتينه ميكنند. اين آنتيبادي اغلب در طي دورة نقاهت ايجاد ميشود. پس هم سرم دورة حاد بيماري و هم سرم در دورة نقاهت بايد بررسی شوند. واكنش ويل فليكس مربوط به چند ريكتزيا در جدول 2 آمده است.
جدول 2: واكنش ويل فليكس ريكتزيا.
|
گروههاي ريكتزيا |
واكنش ويل فليكس نسبت به آنتيژنهاي پروتئوس |
||
|
OX-19 |
OX-2 |
OX-K |
|
|
ريكتزياي تيفوسي |
|||
|
تيفوس اپيدميك |
+++ |
+ |
0 |
|
تيفوس اندميك |
+++ |
+ |
0 |
|
بيماري بريل زينسر |
0 يا + |
0 |
. |
|
ريكتزياهاي تب دانهدار |
|||
|
تب كوههاي راكي |
+++ |
+++ |
0 |
|
تيفوس كنهاي |
+++ |
+++ |
0 |
|
آبله ريكتزيايي |
0 |
0 |
0 |
|
ريكتزياهاي تيفوس اسكرابی |
|||
|
تيفوس اسكرابی |
0 |
0 |
+++ |
|
كوكسيلا |
|||
|
تب Q |
0 |
0 |
0 |
در تست ويلفليكس براي نشان دادن حضور آنتيباديهاي ضد ريكتزياي تيفوسي آنتيبادي ضدOX-19 بالاترين تيتر را دارند. كه البته آنتي بادي ضد OX19و ضد OX-2 در مراحل انتهايي فاز حاد يا در دورة نقاهت ظاهر ميشوند. بنابراين با سرم منفي ابتلا به تيفوس رد نميشود. بيماران مبتلا به تيفوس اندميك نيز آنتيبادي ضد OX-19 و OX-2 را ندارند.
يك تست آنتيبادي غير مستقيم نيز براي نشان دادن آنتيباديهاي اختصاصي گروه ضد آنتيژنهاي ريكتزيا در دسترس است كه معمولاً در طي دورة حاد بيماري ظاهر ميشوند. در تست آنتيبادي فلورسنت غير مستقيم، آنتيباديهاي اختصاصي گروه تيفوس در طي فاز حاد قابل دسترسي است و هم در تيفوس اپيدميك هم اندميك در طي هفتة دوم به اندازة كافي بالا میباشد.
نكتة مهم: اگر براساس تاريخچه و علايم باليني به بيماري تب دانهدار كوههاي راكي (RMSF) مشكوك شديم، قبل از جواب آزمايشگاه بايد درمان را شروع كرد. تأييد معمولاً منوط به نتايج آزمايشات آنتیبادی است. سرم بيماران دوره نقاهت RMSF شديداً با آنتیبادی OX-19 و OX-2 ويلفليكس واكنش نشان میدهد (جدول2). آنتیبادی اختصاصي گروه تبهاي دانهدار در تست آنتیبادی فلورسانت غير مستقيم نشان داده ميشود. میتوان از ايمونوفلورسانس براي نمايش ريكتزيا در پوست استفاده شود، كه البته در همه مبتلايان مثبت نيست. هم چنين ميتوان از روشهاي ايمنوهسيتوشيميائي براي ارزيابي ريكتريها در بافتها مانند قلب استفاده كرد (شكل 1).
نكتة مهم: اگر براساس علايم باليني مشكوك به تيفوس بوتهزار شديم، درمان بدون نتايج آزمايشگاهي شروع ميشود. بهدليل اينكه سويههاي سوسوگاموشي از نظر آنتيژنيكي بسيار متغيرند و هنوز آزمايش آنتیبادی مناسبي براي آن شناسايي نشده و بنابراين تست سرولوژي معتبر نيست. البته جديداً تست ELISA با استفاده از سه فرم آنتيژني اصلي ريكتزيا سوسوگاموشي اخيراً در دسترس است. سرم دورة نقاهت معمولاً حاوي آنتیبادی ضد OX-K تست ويل فليكس میباشد (جدول 2).
كوكسيلا
در 1935، اولين اپيدمي بيماري در يك كارمند شركت بستهبندي گوشت در بريسبان استراليا ديده شد و چون عامل بيماري مشخص نبود، با اقتباس از كلمة query به معناي ناشناخته، بيماري را تب Q نام نهادند. در 1973، بورنت و فري نشان دادند كه عامل آغاز اپيدمي تب Q يك ريكتزيا به نام ريكتزيا بورنتي است. اگرچه بعداً نام باكتري به كوكسيلا بورنتي تغيير يافت، اما طبق معمول به همراه ساير پاتوژنهاي اصلي ريكتزيا دستهبندي ميشود (جدول 1).
برخلاف ساير ريكتزياها، كوكسيلا بورنتي: (1) چرخة زندگي پيچيده با اشكال چندگانه مرفولوژيك دارد، (2) درون واكوئلهاي ميزبان بيشتر از سيتوپلاسم تكثير مییابد، (3) به شرايط سخت محيطي مقاوم است، (4) از راههايي به غير از انتقال توسط بندپایان ناقل به انسان منتقل ميشود و (5) معمولاً عامل يك فرم خفيف پنومونايتيس يا پنوموني بدون راش ميگردد.
سه واريانت مرفولوژيك كوكسيلا بورنتي درون سلول ميزبان ديده شده است: واريانت سلول كوچك، واريانت سلول بزرگ و اندوسپور. كه از ميان آنها واريانت سلول كوچك بيشترين عفونتزايي را در آزمايشات بر روي مدل حيواني دارد. كلمة « اندوسپور» كوكسيلا به خاطر موقعيت داخل سلولي باكتري و شكل آن در ميكروسكوپ الكتروني ناميده شده است. البته اين اندوسپور را نبايد با اسپورهاي واقعي در باكتريهاي گرم منفي نظير باسيلوس و كلستريديوم اشتباه گرفت. در حالي كه معلوم نيست اندوسپور كوكسيلا نهفته است يا نوعي مقاومت غيرمعمول است، اندوسپورهاي كلاسيك فرم نهفته يا شكل مقاوم شديد نسبت به خشكي، حرارت، تشعشع و مواد شيميايي ميباشند.
كوكسيلا معمولاً گاوها، گوسفندها، بزها و گربهها را آلوده ميكند. عفونت در اين حيوانات توسط گزش كنه، تماس با جفت آلوده، خوردن ادرار يا مدفوع آلوده، خوردن لاشه حيوان آلوده و نوشيدن شير آلوده منتقل ميشود. انسان وقتي به چرخة انتقال وارد ميشود كه آئروسل حاوي كوكسيلا را تنفس كند و با جفت آلوده حيوان در تماس باشد يا گوشت و شير آلوده بخورد. انتقال تب Q از طريق نيش كنه غيرمعمول است. در ضمن ID50 كوكسيلا براي انسانها بسيار پايين است و حتي 1 ارگانيسم باعث بيماري ميشود كه همين سبب شده كه كوكسيلا به عنوان آلوده كنندهترين عامل شناخته شود.
سويههاي حاد كوكسيلا بورنتي سبب پنوموني آتيپيك ملايم و سويههاي مزمن سبب اندوكارديت پايدار ميشوند كه با تحليل كبد يا طحال همراه است.
تشخيص آزمايشگاهي: بيماراني كه در نواحي اندميك تب Q زندگي ميكنند، اگر علايم را نشان بدهند بدون انجام آزمايش درمان ميشوند. به دليل بسيار مسري بودن كوكسيلا بورنتي، فقط تحت شرايط ايمني خاص قابل كشت است. بيشترين تستي كه براي تشخيص استفاده مي گردد، تست فيكساسيون كمپلمان است. البته الیزا و ايمونوفلورسانس غيرمستقيم براي جستجوي آنتیبادی ضد كوكسيلا از فيكساسيون كمپلمان حساسترند. تيتر آنتیبادی ضد فاز I و II اندازهگيري ميشود و نسبت اين دو به هم مرحله بيماري را مشخص ميكند كه در فاز حاد (كه معمولاً پنوموني است)، نسبت فاز I به فاز II بزرگتر از 1 است و در فاز مزمن (كه معمولاً اندوكارديت است)، اين نسبت كوچكتر از 1 است. درمبتلايان به فاز تحت حاد اين نسبت بزرگتر يا مساوي 1 است.
پيشگيري: افرادي كه در معرض خطر تب Q هستند، با واكسن كوكسيلا كه باكتري كشته شده است ايمن ميشوند. اين واكسن بهتر است به جاي تزريق، با روش خراش دادن وارد بدن شود. همچنين شيوع تب Q را با نوشيدن شير پاستوريزه (به جاي شير خام) ميتوان كاهش داد.
