اسپرموگرام
مورفولوژی اسپرم
ارزیابی مورفولوژی اسپرم شامل مراحل زیر است:
الف. تهیه گسترش از مایع منی بر روی لام
ب. خشک کردن، فیکس کردن و رنگآمیزی لام
ج. مانته کردن لامها در صورتی که بخواهیم آنها را برای مدتی طولانی نگهداری کنیم
د. بررسی با بزرگنمایی 1000
اسپرم نرمال: وجود تنوع مورفولوژیک در اسپرماتوزوئیدهای انسان ارزیابی آنها را مشکل میسازد، اما با مشاهده اسپرمهایی که پس از مقاربت از موکوس اندوسرویکس و نیز سطح زونا پلوسیدا جدا شدهاند میتوان اسپرمهای نرمال را تشخیص داد. مطالعات مختلف نشان میدهد که ارتباطی مستقیم بین اسپرماتوزوئیدهای نرمال و شاخصهای باروری وجود دارد.
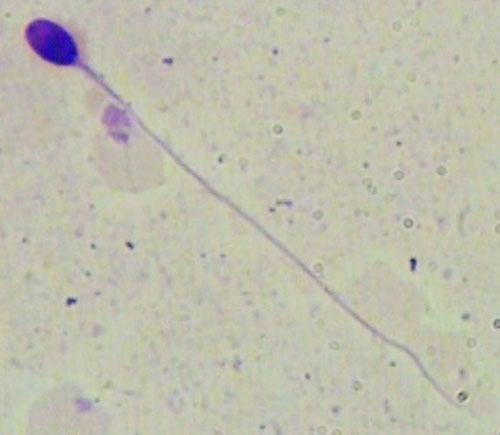
This sperm is morphologically normal – it has a normal shape
اسپرماتوزوئیدهای طبیعی
طرز تهیه گسترش ازمایع منی: برای بررسی مورفولوژی نباید مستقیماً به مایع منی فیکساتور افزود، زیرا این کار باعث دناتوره شدن پروتئینهای مایع منی و به دام افتادن اسپرمها در میان آنها شده و بدین ترتیب مشاهده اسپرمها به راحتی امکانپذیر نخواهد بود. برای ارزیابی مورفولوژی، دو لام تهیه کرده و آنها را بررسی میکنیم. در صورتی که اختلاف بین دو لام بیش از حد قابل قبول بود، آزمایش را تکرار میکنیم.
تهیه گسترش از نمونههای نرمال: ابتدا نمونه را به خوبی مخلوط کرده و قبل از اینکه ته نشین شود، لامها را تهیه میکنیم. برای این کار، دو طرف لام را به خوبی تمیز کرده و مشخصات بیمار را با مداد روی آن مینویسیم. مقدار 10-5µL از مایع منی را در یک انتهای لام قرار داده و با کمک یک لام دیگر آن را روی سطح لام پخش میکنیم. از زمان گذاشتن نمونه روی لام تا کشیدن گسترش نباید بیشتر از چند ثانیه طول بکشد. سپس صبر میکنیم تا لامها در مجاورت هوا خشک شده و آنها را رنگآمیزی میکنیم. برای تهیه گسترش مثل لامهای هماتولوژی عمل میکنیم، بدین ترتیب که لام را به عقب برده و پس از تماس با نمونه، آن را به جلو حرکت میدهیم. هرچه زاویه لام کمتر باشد و سرعت کشیدن لام بیشتر باشد، گسترش حاصل ضخیم تر خواهد بود.
برای شروع کار، 10µL از نمونه را روی لام گذاشته و لام دوم را با زاویه 45° نسبت به آن میگیریم و در مدت 1 ثانیه حرکت میدهیم. اگر اسپرمها روی هم افتاده باشند، میتوان این پارامترها را تغییر داد.
a) تهیه گسترش از نمونه رقیق نشده: به کمک یک لام دیگر که با زاویه 45° در دست گرفتهایم گسترش را تهیه میکنیم.
b) روش پیپت که برای نمونههای شسته شده به کار میرود. قطرهای از سوسپانسیون اسپرم را روی لام گذاشته و با چرخاندن یک پیپت پاستور، آن را روی لام پخش میکنیم.
تهیه گسترش از نمــونههایی که تعداد کمی اسپرم دارند: در مواردی که تعــداد اسپرمها کم است (کمتر از 2×106 / mL) نمونه را باید تغلیظ نمود. برای این کار، نمونه را 10 دقیقه در 600g سانتریفوژ نموده و مایع رویی را برمیداریم. سپس رسوب را با تکان دادن حل کرده و مشابه روش ذکر شده در بالا گسترش را تهیه میکنیم.
تهیه گسترش از نمونههای ویسکوز: با استفاده از برخی مواد شیمیایی مثل بروملین و یا استفاده از روشهای مکانیکی (مثل کشیدن و خالی کردن نمونه با سرنگ نمره 18) میتوان این نمونهها را سیال کرد. همچنین میتوان با استفاده از شستشو، مایع منی را رقیق نمود. برای این کار حدود 0.2-0.5mL از مایع منی را با 10mL نرمال سالین مخلوط کرده و به مدت 10 دقیقه در g800 سانتریفوژ میکنیم. مایع رویی را تخلیه کرده و رسوب را با تکان دادن حل میکنیم. 10-5µL از سوسپانسیون حاصل را روی لام گذاشته و به کمک پیپت پاستور آن را روی لام پخش میکنیم. اسلایدها را در مجاورت هوا خشک کرده و رنگآمیزی میکنیم. در هر میدان میکروسکوپی باید حداقل 60 اسپرم وجود داشته باشد و تجمع یا روی هم افتادن اسپرمها دیده نشود. در صورتی که تعداد اسپرمهای هر میدان میکروسکوپی خیلی زیاد باشد و اسپرمها روی هم افتاده باشند، مقدار کمتری مایع منی را برای شستشو برداشته و مجددا” لام تهیه میکنیم و اگر تعداد اسپرمهای هر میدان میکروسکوپی خیلی کم بود، برعکس عمل میکنیم. عمل شستشوی مایع منی میتواند روی مورفولوژی اسپرمها اثر گذارد و باید آن را در جواب بیمار گزارش نمود.
روشهای رنگآمیزی
پس از تهیه گسترش و خشک کردن آن در مجاورت هوا، باید لامها را فیکس کرده و رنگآمیزی نمود. برای این کار از رنگآمیزی papanicolaou یا Shorr و یا Diff-Quick میتوان استفاده کرد. در هر سه روش ناحیه اکروزوم سر اسپرم به رنگ آبی کمرنگ درآمده و ناحیه پشتی اکروزوم آبی تیره میشود. قطعه میانی تا حدودی قرمز رنگ شده و ناحیه دم به رنگ آبی یا قرمز در میآید. سیتوپلاسم اضافی که معمولاً پشت ناحیه سر یا اطراف ناحیه میانی جمع میشود، در روش پایانیکولا به رنگ صورتی یا قرمز و در روش Shorr به رنگ نارنجی در میآید.
رنگآمیزی پایانیکولا:
الف. معرفهای لازم:
(a رنگ پایانیکولا: که به طور تجارتی موجود است.
(b اسید الکل: 1mL اسید کلریدریک غلیظ را به 200mL اتانول 70% اضافه نمایید.
(c محلول گزیلن ـ اتانول: اتانول 100% و گزیلن (Xylene) را به مقدار مساوی مخلوط کنید.
ب. فیکس کردن لام:
لامها را پس از تهیه باید حداقل 4 ساعت در مجاورت هوا خشک نمود. میتوان لامها را تا یک هفته قبل از رنگآمیزی نگهداری نمود. برای فیکس کردن، لامها را حداقل 15 دقیقه در اتانول 95% قرار میدهیم.
ج. روش کار:
برای رنگآمیزی لامها مراحل زیر را به ترتیب انجام میدهیم:
1- اتانول 80% 30ثانیه
2- اتانول 50% 30 ثانیه
3- آب خالص 30 ثانیه
4- هماتوکسیلین هریس 4 دقیقه
5- آب خالص 30 ثانیه
6- اسید الکل لامها را 8-4 بار و هر بار به مدت 1 ثانیه در آن فرو برید
7- شستشو با آب سرد شیر 5 دقیقه
8- اتانول 50% 30 ثانیه
9- اتانول 80% 30 ثانیه
10- اتانول 95% حداقل 15 دقیقه
11- رنگ G- orange) 1) 6 دقیقه
12- اتانول 95% 30 ثانیه
13- اتانول 95% 30 ثانیه
14- اتانول 95% 30 ثانیه
15- رنگ EA- green)1) 50 دقیقه
16- اتانول 95% 30 ثانیه
17-اتانول 95% 30 ثانیه
18-اتانول 100% 15 ثانیه
19-اتانول 100% 15 ثانیه
* نکته: در مورد اسمیرهایی که پس از فیکس شدن در اتانول 95%، مستقیما” وارد مرحله رنگآمیزی میشوند مرحله (1) به 10 ثانیه کاهش مییابد و دراسمیرهایی که پس از فیکس شدن در اتانول، در مجاورت هوا خشک شده و سپس وارد مرحله رنگآمیزی میشوند مرحله (2) به 3-2 دقیقه افزایش مییابد.
مرحله رنگ زدایی (مرحله 7) از اهمیت بسیاری برخوردار است زیرا اگر کمتر از مقدار مورد نیاز انجام شود، اسپرمها و زمینه لام تیره میشوند و اگر بیش از حد انجام شود، کمرنگ خواهند شد.
روش مانته کردن لامها: موادی که برای مانته کردن لامها استفاده میشوند، دو نوعند: محلول در اتانول و غیر محلول در اتانول .اگر از مواد محلول در اتانول استفاده کنیم، لامها را بلافاصله پس از آخرین مرحله رنگآمیزی و در حالی که هنوز خیس هستند مانته میکنیم، ولی اگر از مواد غیر محلول در اتانول استفاده نماییم، ابتدا لامها را 1 دقیقه در محلول اتانول ـ گزیلن (به نسبت 1 به 1) و سپس 1 دقیقه در گزیلن 100% قرار میدهیم. در مرحله بعد لامها را خارج نموده و پس از 2-1 ثانیه آنها را مانته میکنیم.
برای مانته کردن دو تا سه قطره از ماده مخصوص مانته کردن را روی لام گذاشته و سپس یک لامل 50×24 یا 60×24 را طوری روی آن قرار میدهیم که حباب هوا تشکیل نشود. لامها را 24 ساعت به طور افقی قرار داده تا خشک شوند.
رنگآمیزی Shorr
الف. معرفهای لازم:
a) محلول Shorr: این محلول به طور تجاری در دسترس میباشد، اما میتوان آن را در آزمایشگاه نیز ساخت. برای این کار 4g پودر Shorr را در 220mL اتانول 50% گرم حل نموده و پس از خنک شدن 2mL اسید استیک گلاسیال به آن افزوده و سپس صاف نمایید.
b) محلول اتانول ـ اسید استیک: 25mL اسید استیک گلاسیال را به 75mL اتانول 95% اضافه کنید.
c) محلول اتانول آمونیاکی: 5mL هیدروکسیدآمونیوم 25% رابه 5mL9 اتانول 75% اضافه کنید
d) هماتوکسیلین هریس
ب. فیکس کردن لامها:
لامها را در محلول اتانول ـ اسیداستیک یا اتانول 75% به مدت یک ساعت قرار دهید.
ج. روش کار:
1) آب جاری لامها را 15-12 بار ور هر بار 1 ثانیه در آن فرو ببرید.
2) هماتوکسین 2-1 دقیقه
3) آب جاری لامها را 15-12 بار در آن فرو ببرید
4) اتانول آمونیاکی لامها را 10 بار در آن فرو ببرید
5) آب جاری لامها را 15-12 بار در آن فرو ببرید
6) اتانول 50% 5 دقیقه
7)رنگ Shorr 5-3 دقیقه
8) اتانول 50% 5 دقیقه
9) اتانول 75% 5 دقیقه
10)اتانول 95% 5 دقیقه
روش مانته کردن لامها: مشابه روش ذکر شده در رنگآمیزی پایانیکولا است.
رنگآمیزی سریع:
روشهای متفاوتی برای رنگآمیزی سریع اسپرماتوزوئیدها وجود دارد. این روشها بیشتر در آزمایشگاههایی به کار گرفته میشوند که میخواهند نتایج را در همان روز آنالیز اسپرم ارائه دهند. در برخی از اسمیرهایی که با این روش رنگ میشوند زمینه لام بسیار پر رنگ میشود و لذا در مقایسه با روشهای قبلی از کیفیت کمتری برخوردارند.
الف) معرفهای لازم:
a) کیت Diff-Quik که شامل محلولهای زیر است:
1) محلول رنگآمیزی I (Eosinophilic xanthenes)
2) محلول رنگآمیزی Basophilic thiazine) II)
b) فیکساتور: میتوان از متانول 95% و یا ترکیب 1.8mg تری آریل متان در 1000mL متانول 95% استفاده نمود. لامها را یک ساعت در متانول 95% و یا 15 ثانیه در فیکساتور تری آریل متان قرار می دهیم.
ب) روش کار:
1) محلول رنگآمیزی I 10ثانیه
2) محلول رنگآمیزی II 10ثانیه
3) شستشو با آب شیر 10 تا 12 بار
نکته: در صورتی که زمینه لام پر رنگ باشد،باید مقداری از مایع منی را شستشو داده و لام جدیدی تهیه و رنگآمیزی نمود. البته شستشو ممکن است بر مورفولوژی اسپرمها نیز تأثیر بگذارد و باید در جواب بیمار گزارش شود.
بررسی لامهای رنگ شده:
برای بررسی مورفولوژی، از بزرگنمایی 1000 استفاده میکنیم. هر اسپرم شامل ناحیه سر، گردن، ناحیه میانی، اصلی و انتهایی است. چون با میکروسکوپ نوری نمیتوان این قطعات را تفکیک نمود، لذا کل اسپرم را میتوان به صورت سر و دم در نظر گرفت. در یک اسپرم طبیعی باید سر و دم هر دو طبیعی باشند.
در اسپرم نرمال، سر باید صاف بوده و دارای حاشیهای منظم باشد. شکل سر معمولاً بیضی است و دارای ناحیه مشخصی به نام اکروزوم است که 70-40% سر را شامل میشود. در اکروزوم نباید واکوئل درشت دیده شود و حداکثر 2 واکوئل کوچک ممکن است دیده شود که نباید بیش از 20% حجم سر را اشغال نماید. در ناحیه پشتی اکروزوم نیز نباید واکوئلی دیده شود.
قطعه میانی ظریف و منظم بوده و طول آن تقریباً مساوی با طول اسپرم است. محور عمودی سر و قطعه میانی باید در یک راستا باشد. اگر در قطعه میانی، سیتوپلاسم اضافی بیش از ⅓ اندازه سر اسپرم باشد، غیر طبیعی محسوب میشود.
قطعه اصلی در تمام طول خود اندازهای یکنواخت داشته و از قطعه میانی نازکتر است. طول این ناحیه حدوداً 45µm است که تقریباً 10 برابر طول سر اسپرم است.
در مایع منی انسان تعدادی اسپرم غیر طبیعی وجود دارد. در اختلالات اسپرماتوژنز و اپیدیدیم تعداد اسپرمهای غیرطبیعی افزایش مییابد. اسپرمهای غیرطبیعی اصولاً قدرت باروری کمتری دارند. در مبحث غیر طبیعی بودن اسپرم تأکید بیشتر بر روی سر اسپرم است، اگرچه اختلالات دم نیز مد نظر قرار میگیرد. موارد زیر به عنوان اختلالات مورفولوژی اسپرم در نظر گرفته میشوند:
– اختلالات سر:
سرهای کوچکتر یا بزرگتر از حد طبیعی، سرهای گرد، گلابی شکل، شعله شمعی، بی شکل و واکوئله (داشتن واکوئل بزرگ یا بیش ازدو واکوئل کوچک یا اشغال بیش از 20% از فضای سر توسط واکوئل) همگی غیرطبیعی محسوب میشوند. وجود واکوئل در فضای پشت اکروزوم، اکروزوم کوچک یا بزرگ (کمتر از 40% و بیشتر از 60% فضای سر) و اسپرمهای دو سر نیز جزء موارد غیرطبیعی به حساب میآیند.
– اختلالات گردن و قطعه میانی:
عدم تقارن سر و گردن، نازک یا ضخیم بودن بیش از حد، خمیدگی شدید این ناحیه و یا ترکیبی از موارد فوق
– اختلالات قطعه اصلی:
کوتاه بودن، خمیدگیهای شدید، پیچ خوردگی، پهنای بیش از حد این ناحیه و یا ترکیبی از آنها، وجود سیتوپلاسم اضافیExcess residual cyroplasm (ERC) به صورت بیرون زدگی غشاء در قطعه میانی دیده میشود و حجم آن کمتر از ⅓ سر اسپرم است. باید توجه داشت که گاهی در اسپرمهای طبیعی ممکن است با میکروسکوپ فاز کنتراست قطرات سیتوپلاسمی در طول قطعه میانی دیده شوند که غیر طبیعی نیستند. این قطرات با ERC متفاوت بوده و در رنگآمیزی اسپرم نیز دیده نمیشوند.

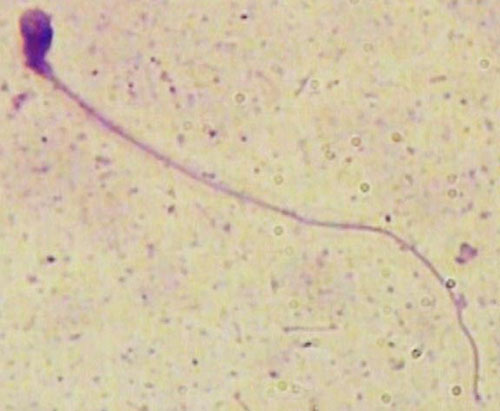
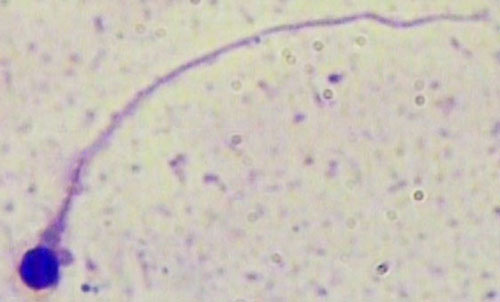
تصاویر شماتیک برخی از اختلالات اسپرماتوزوئید در انسان
